
目の構造はカメラに似ています。カメラではレンズを通った光がフィルムに焦点を結びます。人間の目には角膜と水晶体という二つのレンズがあり、網膜と呼ばれるフィルムのように光を感じる膜が目の後部を裏打ちしています。
遠くからくる光が角膜と水晶体をとおり網膜にちょうど焦点を結ぶ状態を正視と呼びます(一般的には裸眼で視力がよい人のことを指します)。一方、屈折異常とは、遠視、近視、乱視により網膜にピントが合わず画像がぼやける現象をいいます。通常、これら屈折異常を矯正する方法として、眼鏡、コンタクトレンズ、手術の3つが挙げられます。
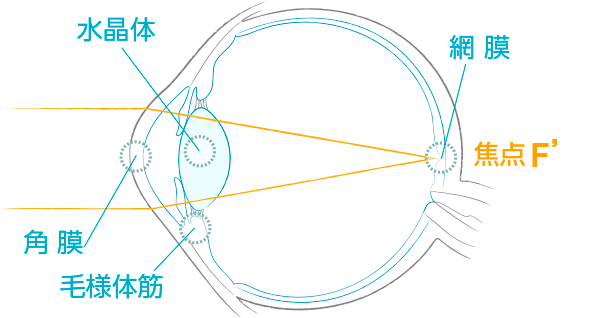
正視 emmetropia
遠くからくる光が角膜と水晶体をとおり、ちょうど網膜に焦点を結ぶ目です。見え方は“裸眼で遠くがよく見える”状態です。
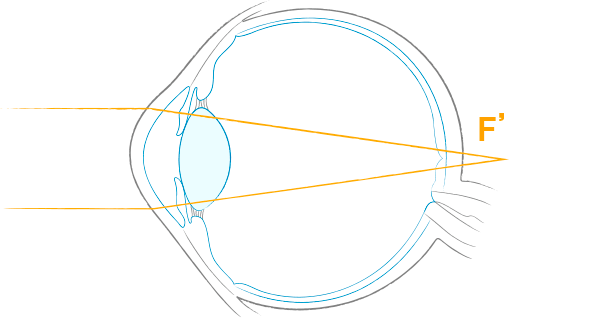
遠視 hyperopia
遠くからくる光が角膜と水晶体をとおり、網膜面より後方に焦点を結ぶ目です。見え方は遠くがよく見えるわけではなく、“遠くも近くも見えづらい”状態です。
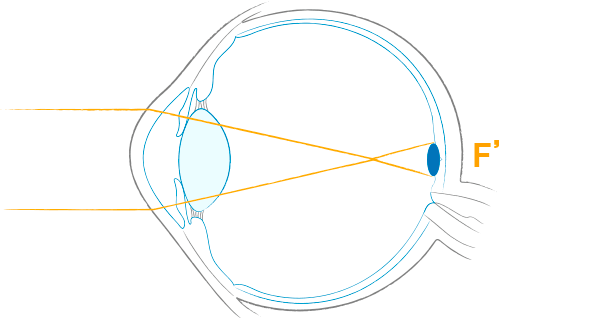
近視 myopia
遠くからくる光が角膜と水晶体をとおり、網膜面より前方に焦点を結ぶ目です。見え方は“近くは見えるが遠くは見えづらい”状態です。
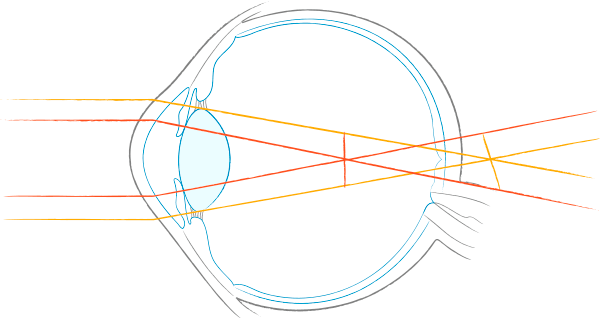
乱視 astigmatism
元々眼球はやや楕円な球形で目の表面である角膜の縦横のカーブが異なるため、角膜のレンズとしての働きが光の方向によって異なり、眼内で一点に焦点を結ばない状態となります。この状態を乱視といい、強く屈折する経線を強主経線、弱く屈折する経線を弱主経線と呼びます。この強主経線と弱主経線の差が大きいほど乱視が強く、見え方は“物がダブる”状態になります。
老視 presbyopia
人の目には毛様体筋が水晶体の厚みをかえることで調節力というオートフォーカス機能があり遠くに焦点が合っている状態で、近くにも焦点を合わせることができます。しかし加齢とともにこの調節力が失われることを老視(老眼)といい、正視の目では45歳ころから近くの焦点があわず老眼鏡が必要になります。遠視の目では、遠くも近くも焦点があわず、遠近両用もしくは遠方・近方の2つの眼鏡が必要になります。
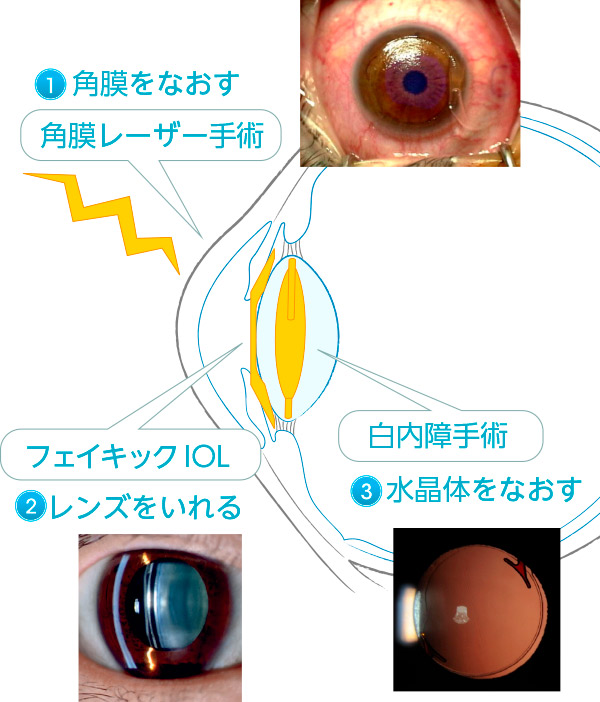
屈折矯正手術とは、遠視、近視、乱視を手術によってなおすことで、裸眼視力をよくすることを目標とします。ちなみに老視は手術では治りません(手術でなおるという話がありますが、十分に検証されたものではありません)。また目の病気があり、眼鏡で視力不良な方がこの手術でよくなるわけではありません。
現在、屈折矯正手術の方法は大きく分けて3つあります。1つ目は1枚目のレンズである角膜をレーザーで加工し屈折を矯正する方法です(代表的な手術がレーシックです)。2つ目は角膜と水晶体という2つのレンズの他に、もう1枚レンズを目の中に移植する方法です(有水晶体眼内レンズ(phakic IOL:フェイキックアイオーエル)と呼ばれる手術です)。3つ目は2つ目のレンズである水晶体を取り換える方法です(いわゆる白内障手術です)。ただし、調節力がある若い人に白内障手術をすると調節力が失われ老視となるため、通常は若い人には選択肢となりません。
レーシック手術をうける手順としては、適応検査⇒術前検査⇒手術となります。適応検査では屈折値の大きさ(近視の度数など)、角膜厚、角膜形状などを検査し、レーシックをうけることができる目かチェックします。レーシックをうけることが可能な目と判断できれば、より詳細な術前検査をした後、手術日程を決めます。通常、術前検査の前には角膜形状を整えるため、ソフトコンタクトレンズは1週間、ハードコンタクトレンズは2週間中止の後検査することが望ましいとされています。
レーシック手術は下記の順番で行われます。
レーシックは、大きく分けてフラップを作製する機器と角膜実質へレーザー切除する機器の2つを使用します。
通常レーシック術後は翌日、1週間、1か月、3か月、6か月、1年といった間隔で診察を行います。ただし、術後に不具合がある場合は、より短い間隔で診察となることがあります。抗菌や抗炎症の点眼は術後1週間使用することが多く、その他ドライアイ点眼を随時処方する場合もあります。
レーシックは手術後の痛みがほとんどなく早期の視力回復が得られることから我が国でも急速に普及しました。その理由はレーシックでは角膜の表層にフラップと呼ばれる薄いふたを作り、その下の角膜実質にエキシマレーザーを照射して屈折を変えるためです。またこのフラップも1990年代はマイクロケラトームという器械で作製していましたが、2000年代に入るとフェムトセカンドレーザーというレーザーで安全確実に作製できるようになったこともレーシックの急速な普及に寄与しています。
ただしレーシックは全ての人が手術を受けられるわけではありません。例えば、近視や乱視の度数が強い、角膜が薄い、角膜形状が不正である、格闘技をするなどレーシックにはリスクがある方は、PRK(ピーアールケイ)、LASEK(ラセック)、Epi LASIK(エピレーシック)などの手術が適応になります。これらの手術ではレーシックと同様にエキシマレーザーで近視、遠視、乱視を矯正するので、レーシックと同等の良好な裸眼視力が期待できます。しかしレーシックのような厚いフラップを作製せずにエキシマレーザーを角膜表層に照射するため、術後1~2日間の痛みと1週間程度の視力回復時間、角膜の混濁予防のための点眼や紫外線対策などが必要です。
このほかエキシマレーザーを使用せずに近視、遠視、乱視を矯正して裸眼で見えるようにするPhakic IOL(フェイキックアイオーエル);有水晶体眼内レンズという手術があります。これは虹彩(黒目)の前、または後ろにレンズを挿入する手術ですが、虹彩の前に固定するタイプでは稀に角膜が濁る水泡性角膜症を起こし角膜移植が必要になるが合併症があるため、近年は虹彩の後ろにレンズを挿入するICL(アイシーエル)がフェイキックアイオーエルの中心になってきており、厚生労働省の認可も取得しているので安心です。ICLはレーシックや前述のレーザー手術では治せないような強度近視や強度乱視の人でも裸眼で見えるようにすることが可能ですが、ICLはレーシック以上に視力の質が良いこと、また何か不具合があれば抜去すれば眼を元に戻せるという安心感から、近年はレーシックが出来る人でもICLを希望する人が増えています。ただしICLは内眼手術ですから日本眼科学会ではレーシックと同様に眼科専門医が手術を行うことを義務づけていますし、白内障手術などと同様に術後は感染症が起きないようにしっかりと点眼をするなど注意事項を守ることも大切です。

現在のコンタクトレンズは品質も高く、装用感も悪くないので多くの屈折異常の方の助けになっています。 ただし、コンタクトレンズは異物であり、角膜上にのせることで角膜びらん、アレルギー、酸素不足などさまざまな問題をおこすことがあります。ほとんどのコンタクトレンズに関するトラブルは眼科専門医の治療で治癒できますが、すべての屈折異常者がコンタクトレンズで満足のいく視生活ができるとは限りません。コンタクトレンズによる見え方に不具合がある方や、コンタクトレンズによるトラブルが多い方には、使い続けることで重篤な眼の病気をおこしうる可能性があります。そのような場合には、屈折矯正手術がもう一つの選択肢として選ばれることがあります。
1人として同じ顔の人がいないように、人体には個体差があり、屈折異常の眼の状態も実にさまざまです。コンタクトレンズを長期間使い続けることは多くの方には安全でなんら問題をおこしませんが、トラブルが起こる可能性があるということも知っておかなくてはいけません。そして、定期的に眼科検診をうけてトラブルが重篤になる前に適切な対処を行うことが必要です。
Copyright © JSCRS(日本白内障屈折矯正手術学会)レーシック情報. All Rights Reserved.